fatores de risco
Exposição Solar
A exposição prolongada à radiação ultravioleta (UV) emitida pelo sol ou por fontes artificiais, como as câmaras de bronzeamento, é um dos principais fatores de risco para melanoma e outros tipos de câncer de pele.
A boa notícia é que esse risco pode ser minimizado com medidas simples de proteção solar, que devem ser iniciadas na infância e continuar por toda a vida.

Instituto Melanoma Brasil
Como a radiação UV afeta a pele?
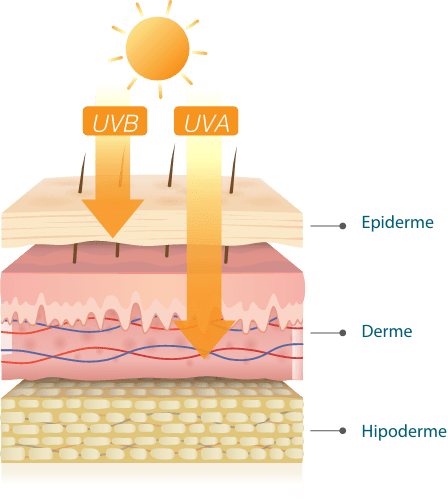
O sol emite alguns tipos de radiação, com diferentes comprimentos de onda. Apesar de nossos olhos não poderem ver essa radiação, nossa pele pode sentí-la. Os dois tipos de radiação solar associados ao câncer de pele são:
> Radiação ultravioleta A (UVA):
Constante ao longo do dia, penetra profundamente na pele e atravessa vidros. É responsável pelo bronzeamento e pelo surgimento de manchas e rugas, além de poder provocar câncer de pele.
A exposição prolongada e desprotegida aos raios UVA e UVB danifica o DNA das células da pele, produzindo mutações ou defeitos genéticos que podem causar melanoma e outros tipos de câncer de pele, como carcinoma basocelular e carcinoma espinocelular. Também pode causar manchas e envelhecimento precoce da pele, assim como problemas oculares.
> Radiação ultravioleta B (UVB):
Incide com mais intensidade das 10h às 16h, penetra mais superficialmente, provoca vermelhidão, queimaduras e pode causar câncer de pele.
A radiação UV tem efeitos cumulativos. Alguns danos ao DNA causados pela exposição solar podem ser reparados, mas não todos. As consequências dos exageros cometidos na infância, adolescência ou juventude só serão percebidas muito mais tarde. A extensão dos danos dependerá da intensidade da radiação e da quantidade de tempo que a pele permaneceu exposta ao longo da vida.
Ao escolher um filtro solar, é fundamental optar por um produto que proteja contra os raios UVA e UVB.
Nos rótulos dos filtros solares, a radiação UVB está relacionada ao FPS (Fator de Proteção Solar). O FPS determina quanto tempo a pele, com o produto, poderá permanecer ao sol sem produzir eritema (vermelhidão). Quanto mais alto o FPS, melhor.
Já o escurecimento persistente do pigmento, ou Persistant Pigment Darkening (PPD) indica o grau de proteção contra os raios UVA. O ideal é que o PPD seja, pelo menos, um terço do FPS.
A pele e o bronzeamento
A cultura do bronzeamento, tão disseminada no Brasil e em outros países, pode colocar em risco a saúde da pele.
O bronzeado nada mais é do que uma resposta natural do corpo. Quando ocorre exposição ao sol ou às câmaras de bronzeamento artificial, a radiação ultravioleta danifica o DNA das células cutâneas. Para combater esses danos, há um aumento na produção de melanina, pigmento que dá cor à pele e protege suas camadas mais profundas, fazendo com que a cútis fique mais escura, ou seja, bronzeada.
Inúmeros estudos comprovam que os danos ao DNA provocados pelo bronzeamento aumentam o risco de melanoma e outros tipos de câncer de pele.
A cultura do bronzeamento surgiu no final dos anos 1920. Até então, a pele não atingida pelo sol simbolizava requinte.
Anos depois, o bronzeado ganhou status e passou a ser associado aos momentos de ócio e lazer típicos das camadas mais favorecidas, um sinal de beleza e saúde. A influência dos raios UV no surgimento do câncer de pele foi ignorada.
Hoje, o papel da radiação ultravioleta no desenvolvimento do câncer de pele e outros problemas tem sido amplamente divulgado. No entanto, muita gente ainda considera a pele bronzeada mais saudável.

Mas, na verdade, o bronzeamento compromete a saúde da pele quando feito naturalmente (exposição aos raios solares) ou artificialmente, com o uso de câmaras de bronzeamento artificial.
Aliás, esta modalidade está proibida no Brasil desde 2009. Segundo a Organização Mundial de Saúde, as câmaras de bronzeamento são um agente altamente carcinogênico, no mesmo patamar do cigarro.
As câmaras de bronzeamento emitem radiação UVA, que penetra profundamente na pele e altera as fibras de colágeno e elastina. Como a radiação UVA não provoca vermelhidão, muitos usuários acreditam que não há danos à pele, quando ocorre exatamente o contrário. Meia hora de bronzeamento artificial equivale a oito horas de exposição ao sol forte.
O bronzeamento artificial antes dos 35 anos aumenta em 75% o risco de melanoma.
A moda do “bronzeamento na laje” também traz perigos, ocasionando danos ao DNA celular e predispondo ao câncer de pele, além do risco de alergias causadas pelo uso de fita isolante na busca pela marquinha perfeita.
Fatores de Risco
histórico pessoal
Pessoas que já tiveram melanoma, outros tipos de câncer de pele ou lesões pré-cancerosas têm mais risco de desenvolver a doença.
Queimaduras solares
Um histórico de cinco ou mais queimaduras solares pode aumentar o risco de melanoma
Características da pele
Pessoas com a pele clara, olhos claros e com cabelos loiros ou ruivos estão naturalmente menos protegidas contra os raios UVA e UVB. Peles claras com sardas ou que se queimam facilmente têm risco ainda maior.
Histórico familiar
Pessoas com um ou mais membros da família diagnosticados com melanoma têm risco aumentado de desenvolver o tumor. Portanto, o acompanhamento com o dermatologista deve ser feito regularmente e os cuidados com o sol deverão ser redobrados.
Histórico de queimaduras solares na infância ou adolescência pode dobrar o risco de melanoma.
Atletas e trabalhadores externos também têm risco aumentado de câncer de pele. A fotopROteção precisa fazer parte da rotina.
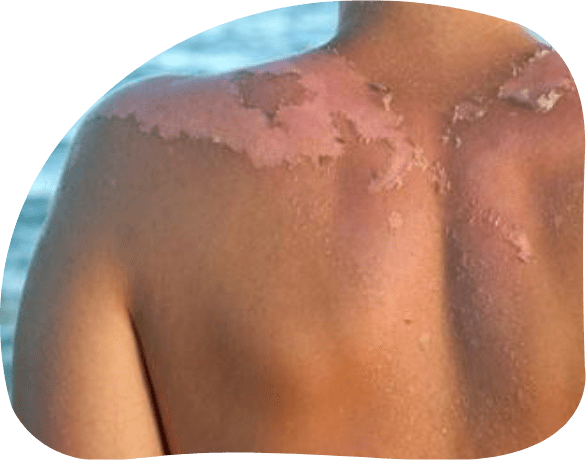

As queimaduras são uma reação aos danos causados pela radiação UV às camadas mais externas da pele. Todos podem se queimar em caso de exposição exagerada, mas pessoas com peles claras, com menos melanina, têm risco aumentado de queimadura.
Pintas Congênitas
Pintas congênitas são conhecidas popularmente como pintas de nascença. Pessoas com pintas congênitas grandes têm um risco aumentado de desenvolver o melanoma.
Número elevado de pintas (nevos)
Pessoas com 50 ou mais pintas no corpo têm mais risco de melanoma.
Sistema imunológico enfraquecido
Certas doenças ou tratamentos (como transplantes ou tratamento de HIV) podem levar ao enfraquecimento do sistema imunológico, aumentando o risco de melanoma.
Idade
Embora seja mais frequente em indivíduos mais velhos, o melanoma vem atingindo cada vez mais os jovens. Quando existe um histórico familiar, as chances de receber um diagnóstico em faixas etárias menores tornam-se ainda maiores.

